سرطان پستان

سرطان پستان چیست؟
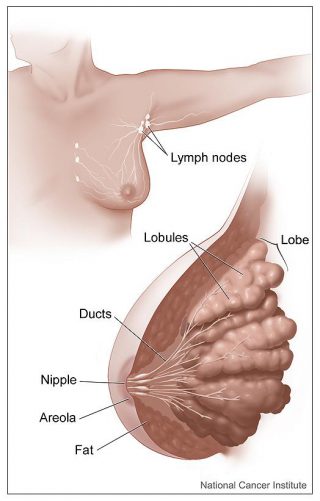
سرطان های پستان تومورهای بدخیمی هستند که از رشد کنترل نشده سلول ها در پستان به وجود می آیند. آن ها در درجه اول در مجاری شیری و سپس در لوبول ها (غدد تولید کننده شیر) ایجاد می شوند.
هر سرطان پستان ویژگی های خاص خود را دارد. برخی از آن ها رشد کندی دارند. برخی دیگر می توانند تهاجمی باشند. بعضی از آن ها به هورمون های استروژن و پروژسترون حساس هستند، در حالی که برخی دیگر پروتئین های خاصی را تولید می کنند که باعث رشد آن ها می شود. ویژگی های سرطان می تواند روی گزینه های درمانی و احتمال عود سرطان تأثیر بگذارد.
تقریباً از هر 8 زن آمریکایی 1 نفر در طول زندگی خود به سرطان پستان (تهاجمی) مبتلا می شود. انجمن سرطان آمریكا (ACS) تخمین می زند كه هر ساله حدود 270،000 مورد جدید سرطان پستان در زنان ایالات متحده تشخیص داده می شود و حدود 42،000 زن بر اثر این بیماری می میرند. مردان نیز می توانند به این بیماری مبتلا شوند. ACS تخمین می زند که هر ساله حدود 2700 مرد مبتلا به سرطان پستان تشخیص داده می شوند و حدود 500 مرد به دلیل این بیماری می میرند.
در ادامه این مقاله به سرطان پستان در زنان پرداخته خواهد شد. توصیه می شود مردانی که مبتلا به سرطان پستان شده اند برای کسب اطلاعات خاص با پزشک معالج خود مشورت کنند.
درباره ی سرطان پستان
عوامل خطر
سرطان پستان در هر سنی ممکن است ایجاد شود اما با افزایش سن خطر ابتلا به آن افزایش می یابد. اکثر موارد به دلایلی که هنوز ناشناخته هستند، ایجاد می شوند.
نمونه هایی از برخی عواملی که می توانند خطر ابتلا به سرطان پستان را افزایش دهند عبارتند از:
- وجود سابقه خانوادگی – بستگان نزدیک (مادر، خواهر، خاله) که قبلاً به این بیماری مبتلا شده اند.
- چاقی
- عدم تحرک و ورزش
- سوء مصرف الکل
- بچه دار نشدن، فرزندآوری بعد از 30 سالگی و/ یا عدم شیردهی
- درمان با استروژن (به عنوان مثال، برخی از روش های جلوگیری از بارداری، درمان جایگزینی هورمون بعد از یائسگی)
جهش در ژن های BRCA1 یا BRCA2
- حدود 10-5 % سرطان های پستان، ارثی است و بیشترین علت سرطان پستان موروثی جهش BRCA1 / BRCA2 می باشد. BRCA1 و BRCA2 دو ژن سرکوب کننده تومور هستند و با تولید پروتئین های سرکوب کننده ی رشد غیرطبیعی سلول، از بروز سرطان جلوگیری می کنند. جهش در این ژن ها می تواند عملکرد طبیعی آن ها را تحت تأثیر قرار دهد و خطر ابتلا به سرطان افزایش یابد. زنان مبتلا به جهش BRCA1 یا BRCA2 ارثی به ترتیب در طول زندگی 72٪ یا 69٪ شانس ابتلا به سرطان پستان را دارند.
- برای آن دسته از زنانی که جهشی در ژن های BRCA1 یا BRCA2 داشته اند (گاهی اوقات واریانت بیماری زا نامیده می شود) جهت پیشگیری از بروز سرطان پستان، ماستکتومی( mastectomy) پیشنهاد می شود. زنانی که این گزینه را انتخاب می کنند، ترجیح می دهند قبل از ابتلا به سرطان، هر دو پستان را بردارند و دیگر در معرض ابتلا به سرطان قرار نگیرند. مطالعات نشان داده اند که این جراحی می تواند خطر ابتلا به سرطان پستان را تا 95 درصد کاهش دهد. گاهی اوقات برخی زنان ترجیح می دهند پس از تشخیص سرطان پستان در یکی از پستان ها، عمل ماستکتومی پروفیلاکتیک را برای سینه ی دیگر نیز انجام دهند.
یک سبک زندگی سالم که شامل ورزش منظم، حفظ وزن و تناسب اندام و پرهیز از الکل است، ممکن است در به حداقل رساندن خطر ابتلا به سرطان پستان کمک کننده باشد. تحقیقات برای شناسایی عوامل موثر در افزایش یا کاهش خطر ابتلا به این بیماری ادامه دارد. زنان برای تعییت عوامل خطر و بهترین راه حل برای آن ها باید با پزشک معالج خود مشورت نمایند. به عنوان مثال، یک زن ممکن است تمایلی به استفاده طولانی مدت از درمان جایگزینی هورمون (HRT) نداشته باشد.
زنانی که در معرض خطر ابتلا به سرطان پستان هستند ممکن است بتوانند برای کاهش خطر ابتلا از دارو استفاده کنند. با این حال، این داروها عوارض جانبی قابل توجهی مانند افزایش خطر ابتلا به لخته شدن خون، سرطان آندومتر (رحم) و احتمالاً بیماری های قلبی عروقی دارند. مصرف دارو باید با دقت سنجیده شود.
علائم و نشانه ها
لازم به یادآوری است که بیشتر توده های موجود در پستان سرطانی نبوده و خوش خیم هستند بنابراین علائم و نشانه های مرتبط با سرطان پستان ممکن است به دلایل دیگری ایجاد شده باشد. برخی از علائم و نشانه ها شامل موارد زیر است:
- توده در پستان
- فرورفتگی، قرمزی یا ضخیم شدن پوست پستان
- جمع شدن نوک پستان
- تورم یا درد پستان
- درد و/ یا ترشحات نوک پستان
- تورم یا برجستگی در گره لنفاوی زیر بغل
- پیگمانته شدن یا پوسته پوسته شدن پوست در اطراف نوک سینه
- تغییر در اندازه یا شکل ظاهری پستان
در نوع نادری از سرطان پستان با نام سرطان التهابی پستان (IBC)، ممکن است یک توده ایجاد نکند. برخی از علائم این بیماری می تواند مانند علائم عفونت پستان مانند حساسیت به لمس، تورم پستان و خارش همراه باشد.
تشخیص زودهنگام و غربالگری
تشخیص زودهنگام سرطان پستان تأثیر زیادی در درمان فرد مبتلا دارد. به عنوان مثال، هنگامی که سرطان پستان در مرحله اولیه و موضعی یافت می شود، 99٪ از آن افراد حداقل پنج سال پس از تشخیص زنده می مانند.
معاینه بالینی پستان
طبق دستورالعمل های (ACOG) و (NCCN) زنان زیر 40 سال هر 1 تا 3 سال و زنان بالای 40 هر ساله نیازمند غربالگری سرطان سینه هستند.
بر طبق ACOG و NCCN خودآگاهی از وضعیت پستان مهم است. زنان در هر سنی باید بلافاصله هرگونه تغییر در ظاهر پستان خود را گزارش دهند. این تغییرات می تواند شامل درد، توده، ترشحات نوک سینه یا قرمزی باشند.
ماموگرافی
علاوه بر معاینات بالینی پستان، ابزار اولیه تشخیص زودرس، ماموگرافی است. اکثر سازمان های بهداشتی توافق دارند که زنان باید با پزشک معالج خود در مورد مزایا و مضرات غربالگری مشورت نمایند. با این که غربالگری می تواند سرطان را در مواردی که قابل درمان است زود تشخیص دهد، اما ممکن است منجر به نتایج مثبت کاذب و اضطراب و اقدامات پیگیری غیرضروری مانند نمونه برداری شود.
| سازمان | سن | دفعات ماموگرافی |
|---|---|---|
| انجمن سرطان آمریکا (American Cancer Society) | 44-40 | غربالگری سالیانه توصیه می شود. |
| 54-45 | غربالگری سالیانه ضروری است. | |
| 55 و بالاتر | غربالگری می تواند سالانه یا هر 2 سال یک بار انجام شود. | |
| گروه ویژه خدمات پیشگیری ایالات متحده، کالج پزشکان آمریکا، آکادمی پزشکان خانواده آمریکا | کم تر از 50 سال | غربالگری سالانه یا هر 2 سال یک بار منوط به تصمیم گیری شخص است. |
| 74-50 | غربالگری می تواند سالانه یا هر 2 سال یک بار انجام شود. | |
| بالاتر از 75 | شواهد در مورد این که آیا مزایای غربالگری از خطرات آن بیشتر است، کافی نیستند. | |
| کنگره زنان و متخصصان زنان و زایمان آمریکا | 49-40 | غربالگری سالانه یا هر 2 سال یک بار منوط به تصمیم گیری شخص است. |
| بالاتر از 50 | غربالگری باید سالانه یا هر 2 سال یک بار انجام شود. | |
| بالاتر از 75 | تصمیم شخصی بر اساس سلامتی و امید به زندگی فرد | |
| NCCN | بالای 40 سال | غربالگری باید سالانه انجام شود. زنانی که غربالگری را انتخاب می کنند باید در مورد خطرات و مزایای آن مشاوره شوند. در هر سنی، هنگام تصمیم گیری در مورد ادامه غربالگری باید سلامت و امید به زندگی در نظر گرفته شود. |
| انجمن پزشکی آمریکا | بالای 40 سال | در صورت صلاحدید پزشک می توانند تحت ماموگرافی قرار بگیرند. |
زنانی که بیشتر در معرض خطر قرار دارند:
زنان در معرض خطر ممکن است لازم باشد غربالگری را سنین پایین تر و همراه با تصویر برداری انجام دهند. به عنوان مثال، ACS می گوید که زنان در معرض خطر ابتلا به سرطان پستان ممکن است علاوه بر انجام ماموگرافی سالانه به MRI نیز احتیاج داشته باشند.

آزمایش ها
اهداف آزمایش سرطان پستان عبارتند از:
- شناسایی خطر ژنتیکی
- کشف و تشخیص سرطان پستان در مراحل اولیه
- تعیین میزان گسترش سرطان
- ارزیابی ویژگی های سرطان به منظور اتخاذ تصمیم بهتر در اقدامات درمانی
- پایش اثربخشی درمان و عود های مجدد
جدول زیر خلاصه ای از آزمایشات مختلف سرطان پستان است. نمونه های مورد نیاز برای برخی از آزمایشات ممکن است شامل برداشتن سلول های پستان با استفاده از یک سوزن نازک و یک سرنگ (آسپیراسیون با سوزن ظریف یا FNA) یا برداشتن یک قطعه بافت جامد با یک سوزن بزرگتر (core needle biopsy) یا با برداشتن مقداری از بافت پستان یا تومور به روش جراحی باشد (بیوپسی باز).
| آزمایش | تفسیر | نمونه ی مورد نیاز |
|---|---|---|
| ماموگرافی | فناوری اشعه ایکس دیجیتال بسیار حساس که ممکن است توده های کوچکی که در معاینه بالینی پستان شناسایی نشده اند را تشخیص می دهد. | N/A |
| BRCA1 / BRCA2 | در صورت وجود جهش های ژنتیکی، خطر ابتلا را در حدود 70٪ نشان می دهد. | خون |
| HER2 | آزمایشی برای بیان بیش از حد پروتئین های HER2 یا تکثیر ژنی که پروتئین را کد می کند استفاده می شود. تومورهایی که مثبت هستند ممکن است به دارویی که هدف آن HER2 است، مانند Herceptin به خوبی پاسخ دهند. | بافت |
| گیرنده ی استروژن/ گیرنده ی پروژسترون | افزایش سطح آن ها نشانگر پاسخ خوب به درمان هورمونی است. | بافت |
| CA 15-3 / CA 27.29 | این آزمایشات یک آنتی ژن خاص سرطان را اندازه گیری می کنند. افزایش سطح آن ها در خون ممکن است نشان دهنده عود سرطان پس از درمان اولیه باشد. | خون |
| آزمایشات بیان ژن سرطان پستان | آزمایشات ژنتیکی برای پیش بینی پیش آگهی با تخمین خطر عود، و گسترش (متاستاز) سرطان و همچنین برای هدایت درمان استفاده می شود. | بافت |
تست های آزمایشگاهی:
آزمایشات سرطان پستان را می توان بر اساس هدف از آزمایش به چند گروه تقسیم کرد.
خطر ژنتیکی:
جهش ژنی BRCA1 یا BRCA2 – زنانی که در خانواده ی خود سابقه ی ابتلا به سرطان پستان یا تخمدان را داشته اند، ممکن است دچار جهش در ژن BRCA شوند. جهش در هر دو ژن نشان می دهد که فرد در معرض خطر ابتلا به بیماری به طور قابل توجهی بیشتر از سایرین (بین72-69% ) قرار دارد. یادآوری این نکته مهم است که فقط حدود 5٪ تا 10٪ موارد سرطان پستان در زنانی رخ می دهد که جهش ژن BRCA دارند. مشاوره ژنتیک باید هم قبل از انجام آزمایش و هم بعد از دریافت نتایج مثبت آزمایش انجام شود.
جهش در ژن های دیگر نیز می تواند خطر ابتلا به سرطان پستان را افزایش دهد، اما شیوع آن ها کم تر از جهش های BRCA است و خطر ابتلا به سرطان را نیز بسیار کم تر از جهش های BRCA ایجاد می کنند. به عنوان مثال می توان به جهش های ژنی ATM ، CHEK2 ، PTEN ، STK11 و PALB2 اشاره کرد. بعضی از آزمایشگاه ها پانل هایی از آزمایش را ارائه می دهند که می توانند جهش در یک یا چند ژن را تشخیص دهد.
تشخیص: سیتولوژی و آسیب شناسی
وقتی رادیولوژیست ناحیه مشکوکی مانند بافت جامد (کلسیفیکاسیون) یا توده غیر قابل لمس روی ماموگرافی را تشخیص دهد، یا اگر در هنگام معاینه بالینی پستان توده ای مشاهده شده باشد، پزشک معالج اغلب یکی از موارد زیر را در خواست می نماید:
• آسپیراسیون با سوزن نازک (FNA) – از سوزن نازک و سرنگ برای برداشتن نمونه ای از سلول ها از یک منطقه مشکوک به سرطان پستان استفاده می شود.
• بیوپسی سوزن core – از سوزن بزرگ تر برای از برداشتن “هسته” بافت پستان استفاده می شود. یک یا چند نمونه هسته ممکن است برداشته شوند.
• بیوپسی جراحی – پزشک تمام یا بخشی از توده پستان را بر می دارد.
در هر حالت، یک آسیب شناس سلول های پستان را از نظر میکروسکوپی برای بررسی علائم سرطان بررسی می کند. این معاینه پاتولوژیک برای تعیین خوش خیم بودن یا بدخیمی بودن ضایعه انجام می شود.
سلول های بدخیم نسبت به سلول های طبیعی متفاوت هستند. علائم بدخیمی شامل تغییر در اندازه، شکل و ظاهر هسته سلول ها و شواهدی از افزایش تقسیم سلولی است. سلول های بدخیم همچنین می توانند آرایش طبیعی سلول ها را در بافت پستان تغییر دهند. آسیب شناسان می توانند بر اساس تغییرات مشاهده شده، سرطان را تشخیص دهند. این نتایج به راهنمایی درمان سرطان پستان کمک کننده است.
آسپیراسیون سوزنی (Needle aspiration) و بیوپسی سوزنی (core needle biopsy) به دلیل اندازه نمونه محدودیت هایی دارند. برای تعیین سرطان در مراحل اولیه یا تهاجمی اغلب به بیوپسی بافت نیاز است. هنگامی که سرطان پستان با جراحی برداشته می شود، سلول هایی از تومور و گاهی اوقات از بافت مجاور و غدد لنفاوی توسط آسیب شناس بررسی می شوند تا میزان گسترش سرطان تخمین زده شود.
گزینه های درمان:
اگر تشخیص آسیب شناس سرطان پستان باشد، آزمایشات مختلفی وجود دارد که ممکن است روی سلول های سرطانی بافت انجام شود. نتایج این آزمایشات یک پیش آگهی را ارائه می دهد و به متخصص انکولوژیست (متخصص سرطان) کمک می کند تا درمان را به پیش ببرد. مفیدترین این درمان ها HER2 و گیرنده های استروژن و پروژسترون هستند.
• HER2 یک انکوژن و با رشد سلول مرتبط است. سلول های اپیتلیال طبیعی حاوی دو نسخه از ژن HER2 هستند و میزان کمی پروتئین HER2 تولید می کنند. در حدود 30-20٪ سرطان های تهاجمی پستان، ژن HER2 تکثیر شده و پروتئین آن بیش از حد بیان می شود. زنان با ژن تقویت شده HER2 به خوبی به این داروها پاسخ می دهند و پیش آگهی خوبی دارند.
• وضعیت گیرنده های استروژن و پروژسترون (ER و PR) برای پیش بینی روند بیماری و کمک به راهنمایی درمان مهم است. این هورمون های زنانه باعث رشد سلول ها در سرطان های ER و PR می شوند. هرچه درصد سلول های سرطانی مثبت همچنین شدت (تعداد گیرنده های هر سلول) بیشتر باشد، پیش آگهی بهتر است.
پایش اثربخشی درمان:
(CA 15-3) – پروتئینی است که توسط سلول های طبیعی پستان تولید می شود. در بسیاری از زنان مبتلا به سرطان پستان، تولید CA 15-3 و آنتی ژن مربوط به آن 29/27 برابر افزایش می یابد. CA 15-3 باعث سرطان نمی شود. بلکه عنوان تومور مارکر برای پیگیری روند سرطان مفید است. CA 15-3 فقط در حدود 10٪ از زنان مبتلا به سرطان پستان موضعی اولیه افزایش می یابد اما در حدود 80٪ از مبتلایان به سرطان پستان متاستاتیک افزایش می یابد. آزمایش خون برای CA 15-3 (یا CA 27.29) ممکن است در فواصل زمانی منظم پس از درمان برای کمک به پایش عود سرطان پستان زن انجام شود. از این آزمایش به عنوان غربالگری سرطان پستان استفاده نمی شود اما در برخی از خانم ها پس از تشخیص می توان از آن استفاده کرد.
تست های غیر آزمایشگاهی
علاوه بر تست های آزمایشگاهی، روش های غیر آزمایشگاهی نیز وجود دارد که از اهمیت یکسانی برخوردار هستندو شامل موارد زیر می باشند:
• ماموگرافی یک ابزار غربالگری بسیار مهم است. در یک غربالگری ماموگرافی سرطان پستان تا دو سال قبل از اینکه توده به اندازه کافی بزرگ شده باشد و در حین معاینه بالینی یا خودآزمایی احساس شود، آشکار می شود.
• سونوگرافی یا تصویربرداری تشدید مغناطیسی (MRI) – زنانی که بافت پستان آن ها بیش از حد متراکم است و نمی تواند تومورها را به وضوح در ماموگرافی استاندارد مشاهده کرد، از معاینات سونوگرافی یا MRI می توانند استفاده کنند.
• فناوری های جدید، مانند ماموگرافی دیجیتال و تشخیص به کمک رایانه، ممکن است در برخی موارد تصویر واضح تری نسبت به ماموگرافی داشته باشد.
مراحل
سرطان پستان ممکن است بر اساس عواملی مانند اندازه تومور و میزان گسترش سرطان در بدن به چند مرحله تقسیم شود. تعیین مرحله سرطان می تواند به تصمیم گیری های درمانی و ایجاد پیش آگهی کمک کند.
جدول “Anatomic Stage Groups”
| مرحله | سایز تومور | موقعیت در بدن |
|---|---|---|
| Stage 0 | در مجاری پستان (DCIS)، در لوبول ها (LCIS) یا در نوک سینه ها (بیماری پاژه نوک پستان) محدود شده است. | |
| Stage I | ||
| Stage IA | عرض کمتر از 2 سانتی متر (3/4 اینچ) | تومور به مجاری گسترش یافته است اما هنوز در بافت پستان محدود است. |
| Stage IB | کم تر از 2 سانتی متر یا بدون تومور اولیه | سرطان به غدد لنفاوی گسترش یافته اما بسیار کوچک است (عرض 2/0تا 2 میلی متر) |
| Stage II | ||
| Stage IIA | عرض کم تر از 2 سانتی متر یا بدون تومور | گسترش به یک تا سه گره لنفاوی زیر بغل (axilla) |
| عرض بین 2 تا 5 سانتی متر (3/4 تا 2 اینچ) | تا غدد لنفاوی گسترش نیافته است. | |
| Stage IIB | عرض بین 2 تا 5 سانتی متر | گسترش به غدد لنفاوی |
| عرض بزرگ تر از 5 سانتی متر | تا غدد لنفاوی گسترش نیافته است. | |
| Stage III | ||
| Stage IIIA | هر سایزی | گسترش به غدد لنفاوی زیر بغل که به یکدیگر یا ساختارهای دیگر متصل هستند و ممکن است به غدد لنفاوی نزدیک قفسه سینه نیز گسترش یافته باشد. |
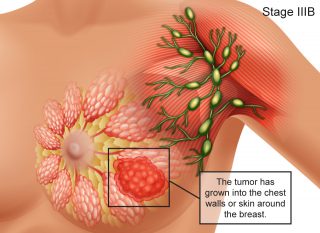
| Stage IIIB | هر سایزی | گسترش به دیواره قفسه سینه یا پوست پستان. ممکن است به کم تر از 10 غده ی لنفاوی زیر بغل گسترش یافته و تا نزدیک استخوان جناغ گسترش یافته باشد. سرطان التهابی پستان، یک نوع نادر از سرطان است که ممکن است توده ای ایجاد نکند و به دلیل تهاجمی بودن در این گروه قرار می گیرد. |
| Stage IIIC | هر سایزی | به 10 گره لنفاوی زیر بغل و به گره های لنفاوی نزدیک استخوان جناغ یا بالای ترقوه گسترش یافته است. |
| Stage IV | هر سایزی | تا اندام های دیگر مانند استخوان یا کبد گسترش یافته است. |
| عود | هر سایزی | سرطان پستان که پس از درمان قابل شناسایی نبوده اما اکنون در هر منطقه از بدن قابل تشخیص است. |
درمان
بیشتر سرطان های پستان با جراحی و سپس استفاده از یک یا چند روش درمانی دیگر برای از بین بردن یا کنترل سلول های سرطانی باقی مانده درمان می شوند. لامپکتومی بافت سرطانی را از بین می برد در حالی که بافت باقی مانده سینه را دست نخورده باقی می گذارد. ماستکتومی یک عمل جراحی پیچیده تر است اما می تواند در میزان برداشتن پستان و بافت اطراف آن متفاوت باشد. در حالی که ماستکتومی حتی در مراحل اولیه سرطان پستان درمان مطلوبی است، گزینه های بیشتری در دسترس است.
ثابت شده است که لومپکتومی و به دنبال آن پرتو درمانی به اندازه ماستکتومی در درمان بسیاری از سرطان های پستان در مراحل اولیه موثر است. در انجام لامپکتومی یا ماستکتومی، پزشک ممکن است برخی یا همه گره های لنفاوی زیر بازو را برداشته و برای بررسی پاتولوژیک به آزمایشگاه ارسال کند تا مشخص شود آیا سرطان گسترش یافته است یا خیر.
استفاده از پرتودرمانی ، شیمی درمانی و سایر روش های درمانی دارویی به ویژگی های سرطان و میزان گسترش آن بستگی دارد. درمان های دارویی ممکن است شامل تاموکسیفن، مهار کننده های آروماتاز و سایر داروهای ضد استروژن باشد که سرطان های حساس به هورمون را هدف قرار می دهند. کسانی که بیش از حد پروتئین HER2 را بیان می کنند، ممکن است از درمان با داروهایی که HER2 را هدف قرار می دهند، بهره مند شوند. این داروها می توانند بقا را در افراد مبتلا به سرطان پستان مهاجم HER2 مثبت بهبود ببخشند.
تحقیقات جدید زیادی در زمینه درمان سرطان پستان در حال انجام است و پزشک معالج بهترین منبع اطلاعات در مورد گزینه های درمان است. داروهای جدید با عوارض جانبی کم تری نسبت به درمان های موجود در حال تولید هستند. داروهای امیدوار کننده ژن و واکسن هایی نیز وجود دارد که برخی از آنها قبلاً بصورت آزمایشی و محدود استفاده می شده اند.
تهیه و تنظیم توسط تیم تحقیق و توسعه (R&D) آزمایشگاه آبتین
محید گلشن فرد، الهه براتی پورفرد
